泌尿器科とは

泌尿器科は、腎臓、尿管、膀胱、前立腺など、「尿の産生から排尿までの尿路」(泌尿器)に関係する臓器を主な対象に置く診療科です。部位として分けて考えられないことから、男性生殖器も診療範囲に入ります。
対象とする臓器の形態が男性と女性では大きく異なるため、前立腺肥大など男性だけの疾患もあれば、膀胱炎など女性に多い疾患もあるのが特徴です。
患者様に多く見受けられる症状・お悩み
- 尿が出にくい、出ない
- おしっこの線が細い
- 尿に勢いが無い
- 尿に血が混じる
- おしっこが近い、回数が多い
- おしっこに時間がかかる
- 夜間、何度もおしっこに起きる
- 尿が残っている感じがする
- 尿が漏れる
- 足がむくむ
- 腰や背中が痛む
- 腎臓の辺りが痛む
- 尿道から膿が出た
男性の悩み
- 睾丸や陰嚢が腫れた
- 陰茎、陰嚢が痛む、かゆい
- 亀頭、包皮に水疱やイボができた
- PSA(前立腺特異抗原)値が高いと言われた
- 男性更年期障害のような気がする
- 勃起力が低下した など
当院の泌尿器科で扱う主な内容
前立腺肥大症
前立腺肥大症は、男性に特有の臓器である前立腺(男性の膀胱の近くにあって尿道を取り囲んでいる栗の実大の腺組織で、精子の活動性を高める前立腺液を分泌する)が肥大して尿道を圧迫したり、前立腺の筋肉が過剰に収縮して尿道が圧迫されたりするために、尿が出にくくなるなどの「排尿トラブル」を起こす疾患です。
前立腺が肥大する原因は、はっきりとは解明されていませんが、男性ホルモンの働きや生活習慣病、食生活が関係すると言われており、一般的に加齢と共に前立腺肥大症は増加することが明らかになっています。80歳以上になると、8割以上の方が前立腺肥大症になると言われます。
主な症状としては、尿をする回数が多い(1日8回以上)、急に尿がしたくなって我慢するのが難しい、我慢できずに尿を漏らす、夜中何度もトイレに行く、尿が出にくい、などがあります。
治療としては、まずα遮断薬などによる薬物療法が行われ、それでも十分な効果が現れない場合は、手術療法が検討されます。
前立腺がん
前立腺がんの発がんメカニズムは明らかになっていませんが、食生活の欧米化や加齢、男性ホルモンの影響があると言われています。前立腺がんは進行が遅く、またがん特有の症状が無いため、がんが大きくなって膀胱や尿道を圧迫し、排尿トラブルや血尿などが出るようになって初めて気づくことが多い疾患です。前立腺がんは進行すると、がん細胞が骨やリンパ節に転移しやすく、稀には下半身麻痺などの症状が現れます。そのため、自覚症状が現れる前に発見し、治療することが大切です。定期的にがん検診(PSA検診)を行うことをお勧めします。
前立腺がんの治療法には、手術、放射線療法、ホルモン療法、また特別な治療をせずに経過観察をしながら様子をみるPSA監視療法などがあります。前立腺がんの治療を考える上では、診断時のPSA値と腫瘍の悪性度(グリーソンスコア)、病期診断に基づくリスク分類、患者さんの年齢と期待余命(今後、どのくらい生きることができそうかという見通し)、および患者さんの病気に対する考え方などが判断のポイントになります。
精巣がん
精巣がんにかかる割合は10万人に1人程度とされ、比較的稀な腫瘍です。しかし、他の多くのがんと異なり、20歳代後半~30歳代にかけて発症のピークがあり、若年者に多いのが特徴です。実際に20歳代~30歳代の男性では、最もかかる数が多い固形がん(白血病などの血液腫瘍以外のがん)とされています。
精巣がんの主な症状は、片側の精巣の腫れや硬さの変化です。しかし、多くは早期には痛みを伴わないので、かなり進行しないと気づかないケースが少なくありません。また、精巣がんは比較的短期間で転移(がんが離れた臓器に移動して、そこで増殖すること)を起こすため、転移によって生じた症状によって、もともとの病気である精巣がんが見つかることもあります。転移した部位によって症状は異なり、例えば、腹部リンパ節への転移の場合では腹部のしこり・腹痛・腰痛などが、肺への転移の場合では息切れ・せき・血痰などがみられます。
精巣がんは進行が速く、転移しやすい特徴があります。そのため、精巣がんが疑われる場合には、まず病気のある側の精巣を摘出する手術を行います。そして手術で取り出した組織を顕微鏡で調べてから(病理組織学的診断)、その後の治療方針が立てられます。
膀胱がん
尿路がん(腎盂、尿管、膀胱)のなかで、膀胱がんが最も死亡数が多く、7割以上を占めます。罹患数でも膀胱がんが一番多く、尿路がん全体の約半数を占めます。膀胱がんは、膀胱鏡検査を行えば、ほとんどは診断がつきます。尿にがん細胞が落ちているかどうかを調べる尿細胞診も有効な検査です。膀胱がんの外科的な治療には、大きく分けて2つの方法があります。一つは、腰椎麻酔をかけて膀胱鏡で腫瘍を観察しながら、がんを電気メスで切除する方法(経尿道的膀胱腫瘍切除術:TUR-BT)、もう一つは、全身麻酔下に膀胱を摘出する方法(膀胱全摘除術)です。
膀胱炎
女性に多い疾患で、男性に起こるのは稀です。年齢を問わずかかりますが、若い方に多く見られます。女性の外陰部にいる細菌が尿道から入って膀胱粘膜に付着、繁殖して起こります。
通常は菌が入っても、膀胱の感染防御機構が働いて膀胱炎にはなりませんが、例えばストレスや疲労、体調不良(風邪をひいた後など)、冷え症、尿を我慢し過ぎた、1日の尿量が少ない、不潔な性行為――などの要因が重なると膀胱炎になることがあります。
症状としては排尿痛、排尿時違和感、頻尿、残尿感、下腹部痛(違和感、鈍痛、張った感じなど)、血尿、混濁尿(白く濁っている)、尿臭が強い、などがあります。
検査は、尿検査と尿の細菌培養検査*を行います。トイレで紙コップに尿を採って来てもらい、それを顕微鏡で見て白血球(炎症細胞)が増えていれば膀胱炎と診断します。
治療は、抗生剤を3~5日間、内服します。通常1~2日間で症状は良くなり、3~5日間の治療で治癒します。
*尿の細菌培養検査
原因菌の種類、およびその細菌にどんな薬剤が有効かを調べます。
細菌の種類としては、大腸の中にいる大腸菌、腸球菌や、皮膚・粘膜にいるブドウ球菌、連鎖球菌などがよく見られます。クラミジア(性感染症)のこともあり、クラミジア膀胱炎が疑わしいときは、尿中にクラミジアの遺伝子があるかどうかの検査をします。
精巣上体炎
精巣の横には精巣上体(副睾丸)と言って、精巣でつくられた精子が通過する小器官が付属しています。この小器官に炎症が起こって腫れをきたしたのが精巣上体炎です。
多くは尿道や前立腺の細菌感染が精巣上体まで及んだ場合に発症します。痛みと発熱を伴い、急に発症することが多いのが特徴です。精管に沿って炎症が広がると、鼠径部(そけいぶ)や下腹部に痛みを覚えることもあります。また、症状に乏しく、精巣上体に痛みの無いしこりを触れるようなら、結核性である可能性があります。
治療としては抗菌薬の経口投与、および局所の安静・冷却などを完全治癒に至るまで継続します。悪化すると治療が困難になって慢性化してしまうことがありますし、精巣がんや精索捻転症(腹部と精巣を繋いでいる束状の組織(精索)が捻れる病気)などとの鑑別が難しいケースもありますので、早めに泌尿器科を受診することが大切です。
腎臓がん
腎臓がんは初期の段階ではほとんど症状が現れません。腎臓がんは、以前は見つけにくいがんと言われましたが、超音波検査やCT検査など検査技術の発達により、1cm大の小さながんも発見できるようになっています。腎臓がんの検査には尿検査、超音波検査、CT・MRI検査、血管造影検査、腎盂尿管鏡検査などがあります。腎臓がんの治療法には外科療法、腎動脈塞栓術、免疫療法、化学療法、放射線療法などがあります。
尿路結石症
尿路結石症は、壮年期(30~40歳くらい)の男性と閉経後の女性に多く見られ、腎臓から尿道までの尿路に結石が生じる病気です。腎結石(腎臓結石)は、腎臓内に結石がとどまっている間は特に痛みを生じませんが、結石が尿管に移動して尿管や膀胱などに詰まると、背中にかけて激しく痛み、吐き気や嘔吐を伴うこともあります。尿路結石症の治療では、まず痛みを抑え、結石が小さいうちは自然排石を待ちます。しかし、大きな結石や自然排石が困難と判断されたケースでは、体外衝撃波結石破砕手術(ESWL)やレーザー砕石器などを用いた内視鏡手術で治療します。
尿路感染症
尿路感染症とは、細菌による腎尿路系(腎臓・尿管・膀胱・尿道)の炎症のことで、主に膀胱の感染症(膀胱炎)、もしくは腎臓の感染症(腎盂腎炎)のことを言います。
この疾患は、尿道口(おしっこの出口)から細菌が膀胱内へと侵入することによって発症し、膀胱の中に感染が留まっている場合は膀胱炎、細菌が膀胱から上方に上がって腎臓まで侵入すると腎盂腎炎を起こします。尿路感染症か否かは、尿の中の細菌の有無を確認することで診断をつけます。
腎盂腎炎、複雑性尿路感染症
膀胱炎と同様に、多くは大腸菌などの細菌感染によって発症し、腎臓の痛みと38℃以上の発熱、嘔気を伴います。細菌の繁殖場所が膀胱の場合は膀胱炎、尿管の上の腎盂に及ぶと腎盂腎炎となります。また、尿路に結石やがんがある場合に起こる尿路感染症を複雑性尿路感染症と言い、尿路に結石やがんが無い場合は、単純性尿路感染症と呼ばれます。治療は主に抗菌薬で行いますが、症状が良くなっても細菌が残っていることがありますので、再発防止のためにも、完治するまでしっかりと治療することが大切です。また、適切な治療を施さなかった場合は、細菌が血液中に侵入し、敗血症となって生命にも関わることがありますので、早めの診療が大切です。
性感染症(STD)
性感染症とは、性的な行為によって感染する病気の総称です。性的な行為には、性交だけでなく、オーラルセックスなどの広い範囲の性行為(粘膜接触)を含みます。性病の多くは、血液や精液、腟分泌液などの体液によって感染していきます。
以前は性風俗店などにおける不衛生な性行為による感染が多かったのですが、最近は、不特定のセックスパートナーとの性交渉やセックスの多様化などにより、ごく一般に広まっています。
逆に、風邪のように喉が痛い(咽頭炎)などの症状で性感染症が発見されるケースも見られるようになり、病態は多様化しています。
代表的な性感染症は、淋病、クラミジア感染症(非淋菌性尿道炎)、梅毒、性器ヘルペス、尖圭コンジローマ、カンジダによる包皮炎、毛ジラミ症、エイズなどです。思い当たる節のある方や、パートナーが性感染症にかかっている方は、早めに専門医による検査、および適切な治療を受けてください。それが、早期治癒への大事な一歩です。
神経因性膀胱
大脳や脊椎、あるいは末梢神経の病気の影響で膀胱や尿道の機能に障害を来している状態を神経因性膀胱と呼びます。
自己導尿とは自分で尿道からカテーテルをいれ、その方にあった時間ごとに、尿を排出することを言います。
当院では各種自己導尿カテーテルを扱っており、その指導も可能です。
男性更年期障害の治療について
LOH症候群
更年期障害は、女性特有のものではありません。男性更年期障害は、加齢による男性ホルモン(テストステロン)の低下によって起こり、LOH症候群(加齢男性性腺機能低下症候群)とも呼ばれます。男性更年期障害(LOH症候群)では、動悸、頭痛、発汗、ほてり、のぼせ、手足の痺れ、倦怠感、無気力、不眠、うつ、勃起障害をはじめとする性機能障害など、多様な症状が現れてきます。
こうした男性更年期障害の診断は、主に問診と血液検査(テストステロン濃度の測定)で行います。治療法としては、減少した男性ホルモンを注射で補充する「男性ホルモン補充療法」が一般的です(※適用にならないケースもあります)。また、精神的なストレスが大きく影響しているような場合には、ストレスに対抗するための薬が処方されることもあります。まずは一人で悩まずに、ご相談ください。
ED治療
成人男性の4人に1人がED

EDは年齢を重ねるごとに誰もがなり得る症状で、成人男性の4人に1人、50代以上の男性では2人に1人もの人が、EDを有すると言われます。
そこには、糖尿病などの基礎疾患が関与しているケースが少なくありません(健康な人と比べ、糖尿病の男性がEDを起こす確率は2~3倍高くなると言われます)。前立腺疾患を治療した後のEDも増えています。
また、近年は若年者の間にも、ストレスなどの精神的な原因からEDに悩むようになる方が少なからず見受けられます。
ED治療薬
現在、ED治療には良い薬(勃起を促す補助薬)がいろいろ開発されています(バイアグラ、レビトラ、シアリス、シルデナフィルなど)。
ご要望も考慮しながら、個々の患者様に最も適した薬を処方いたします。
- 料金について
-
EDの治療は保険外(自由)診療になります。
初診料 3,300円 再診料 1,100円 シアリス(20mg) 1錠 1,870円 シアリスジェネリック(20mg)1錠 1,650円 バイアグラジェネリック 1錠 1,100円
以下のようなED症状はご相談ください
- 短時間、もしくは途中で萎えてしまう
- 満足のいく性行為ができない
- 勃起時の硬さがやわらかくなった
- 一度萎えてしまうと、再度の勃起が難しい
- 勃起に時間がかかる
- 全く勃起しない など
※当院は、個人情報、およびプライバシーに十分配慮して診療を行いますので、安心してご相談ください。
医療機器
超音波(エコー)検査機
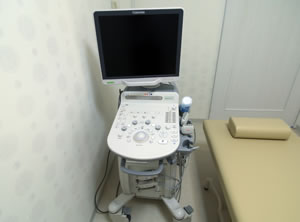
皮膚の下にできるしこり(皮下腫瘍)の大きさ、形態などを調べるために超音波エコーを使用します。
エコーは視診や触診だけでは得られない情報を得られると同時に、手術時にも腫瘍の大きさや部位をあらかじめ調べる事が可能です。
泌尿器科では超音波を用いて、尿路悪性腫瘍、腎結石や前立腺肥大などの良性腫瘍も評価が可能です。
尿流測定装置(ウロフローメトリー)

当院ではTOTO社のフロースカイを導入しております。自然な排尿状態で尿流率と尿量を測定できます。
軟性膀胱鏡
Ambu社のディスポーサブルを用意しています。患者毎に新品を使用するのでたいへん衛生的です。









